
La onicomicosis o, como se le llama popularmente, hongos en las uñas, es un daño a la placa ungueal y las estructuras circundantes debido a una infección por hongos. Las uñas infectadas con hongos cambian de color y transparencia, se vuelven quebradizas, ásperas, espesas, se descaman y se desmoronan. En este caso, el tejido debajo o cerca de la uña puede enrojecerse e hincharse.
Los hongos en las uñas son una afección muy común. Según las estadísticas, la onicomicosis afecta del 8 al 26, 9% de la población mundial, y en Rusia el número de personas con este diagnóstico varía de 4, 5 a 15 millones de personas.
Normalmente, la onicomicosis se encuentra en pacientes mayores de 40 años. Al mismo tiempo, no existen estadísticas uniformes sobre la frecuencia de aparición de la enfermedad en hombres y mujeres, las opiniones de los autores difieren. En Rusia, los hongos en las uñas se encuentran con mayor frecuencia en los hombres. Al mismo tiempo, las mujeres tienen una vez y media más probabilidades de visitar al médico; quizás esto se explique por una actitud más atenta a la salud y la apariencia de las uñas de los pies y las manos. Las fotos pueden parecer impactantes.
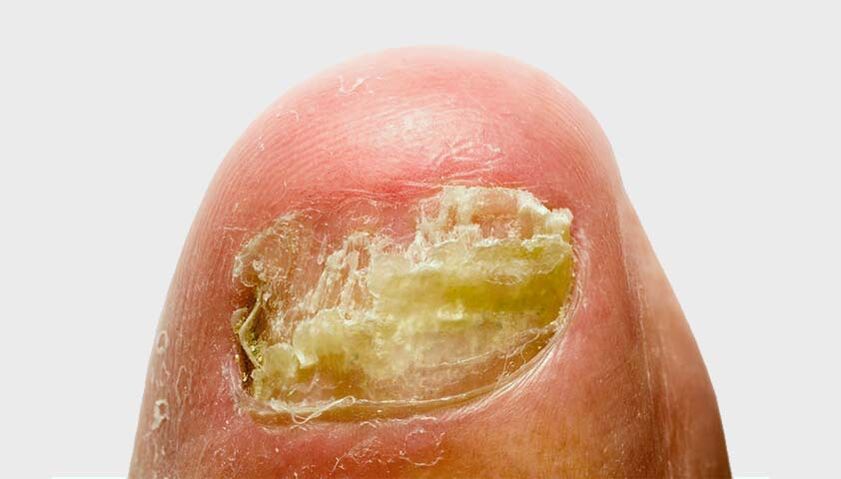
En aproximadamente el 80% de los casos, la enfermedad afecta a las uñas de los pies. Con menos frecuencia, la onicomicosis afecta las uñas. Los investigadores han identificado factores que aumentan significativamente el riesgo de desarrollar onicomicosis. Se pueden dividir aproximadamente en dos grupos.
Factores de riesgo externos (exógenos) para el desarrollo de onicomicosis:
- lesiones en las uñas;
- uso prolongado de zapatos ajustados y no transpirables;
- permanecer en un clima cálido y húmedo.
Factores de riesgo internos (endógenos) para el desarrollo de onicomicosis:
- edad del paciente: la enfermedad es más común en personas mayores de 40 años;
- exceso de peso;
- inmunidad disminuida;
- enfermedades asociadas: diabetes mellitus, enfermedad de la tiroides, varices;
- pies planos y otras deformidades de los pies;
- uso prolongado de ciertos medicamentos: antibióticos, citostáticos, corticosteroides.
El factor familiar juega un papel especial en la propagación de la onicomicosis. Según las estadísticas, el 55% de los pacientes tenían antecedentes de hongos en las uñas en la familia.
Puede infectarse con onicomicosis mediante el contacto directo con una persona infectada, así como a través de artículos del hogar: ropa, zapatos, productos de higiene (toallas, toallas).
En los lugares públicos, la infección se produce principalmente en gimnasios, baños, saunas y piscinas. Las escamas con hongos patógenos acaban en suelos, bancos, caminos y rejas. Los hongos en tales condiciones continúan multiplicándose y pronto encuentran nuevos huéspedes.

Los hongos que causan la onicomicosis se reproducen bien en condiciones de alta humedad. Además, es posible contraer onicomicosis en un salón de manicura o pedicura si el maestro no sigue las reglas de higiene y esterilización de los instrumentos.
Causas de la onicomicosis
Se conocen alrededor de 50 especies de hongos que pueden infectar la placa ungueal. Al mismo tiempo, los dermatomicetos del género Trichophyton representan hasta el 80-90% de los casos de onicomicosis de los pies y hasta el 36% de las onicomicosis de las manos.
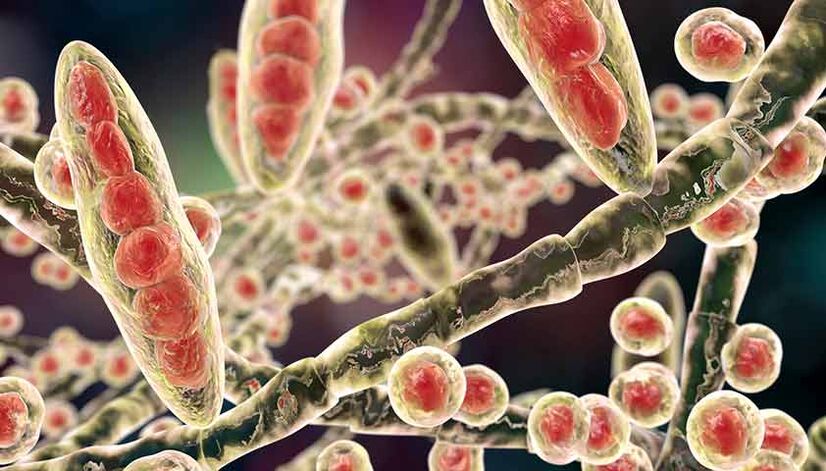
Los dermatomicetos son hongos microscópicos que atacan la piel, el cabello y las uñas. El segundo agente causante más común de onicomicosis son las levaduras del género Candida (candida). La candidiasis de las uñas ocurre en 5 a 10% de los casos. Los agentes causantes menos comunes de la onicomicosis son los hongos del moho: Aspergillus (Aspergillus), Fusarium (Fusarium), Scopulariopsis (Spoculariopsis).
En la práctica, la placa ungueal se daña a la vez por varios tipos de hongos. En la mayoría de los casos, se trata de una combinación de dos tipos de dermatomicetos o variaciones de "dermatomicetos + levadura", "dermatomicetos + moho". En aproximadamente el 10% de los casos, el paciente está infectado con tres o más tipos de hongos.
Tipos de onicomicosis
En dermatología rusa, se distinguen tres tipos de onicomicosis, según las manifestaciones clínicas de la enfermedad.
Principales tipos de onicomicosis:
- normotrófico: la forma de la placa ungueal no cambia, mientras que en el grosor de la uña se ven rayas blanquecinas y amarillentas;
- hipertrófico: la placa de la uña se espesa notablemente, se vuelve quebradiza y con bordes dentados;
- distrófico: la placa ungueal se vuelve más delgada y se desprende del lecho ungueal.
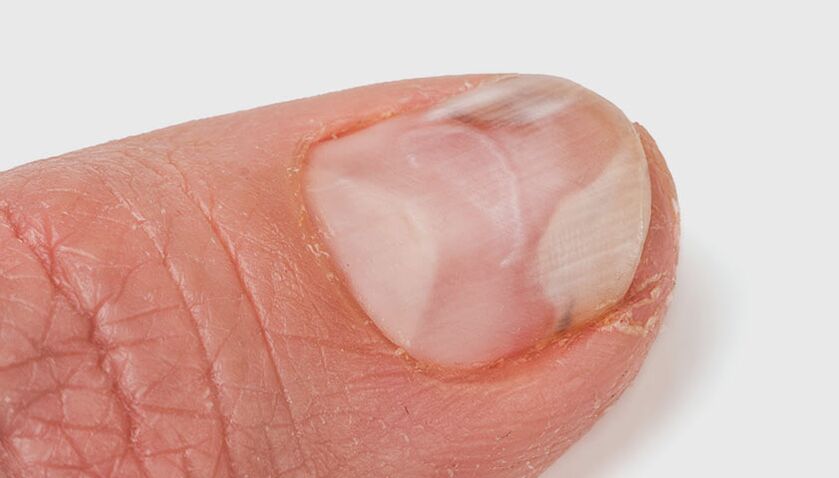
Dependiendo de cómo llegó el hongo a la piel y las uñas, existen cuatro tipos de onicomicosis.
Tipos de onicomicosis según el lugar de penetración y propagación del hongo patógeno en la placa ungueal:
- Blanco superficial: el hongo coloniza la parte superior de la lámina ungueal. Aparecen lesiones blanquecinas en la uña. A medida que la infección se propaga, la uña se vuelve marrón grisácea y comienza a desmoronarse;
- subungueal distal-lateral: el hongo penetra la piel en la zona de los pliegues ungueales o en el borde libre de la uña. La placa ungueal se espesa, se vuelve amarilla, se desmorona y luego se aleja del lecho ungueal;
- Subungueal proximal: el hongo se propaga desde la piel y los pliegues ungueales hasta la placa ungueal y más profundamente. Aparecen manchas en la uña en la zona del agujero y el lecho ungueal. La placa ungueal se desprende;
- Distrófica total: toda la placa ungueal se ve afectada. Parece muy espesado y adquiere un color amarillo sucio. La superficie de la uña se vuelve desigual.
Una vez en la placa ungueal o en las estructuras circundantes, la colonia de hongos comienza a crecer hacia la matriz, la zona de crecimiento, que se encuentra en la parte posterior del lecho ungueal. Se cree que cuanto más rápido crece la uña, más eficazmente desplaza la colonia de hongos y más rápido se recupera de la onicomicosis. Este mecanismo también explica el hecho de que los hongos en las uñas afecten principalmente a personas mayores de 40 años: sus uñas crecen mucho más lentamente que las de los jóvenes.
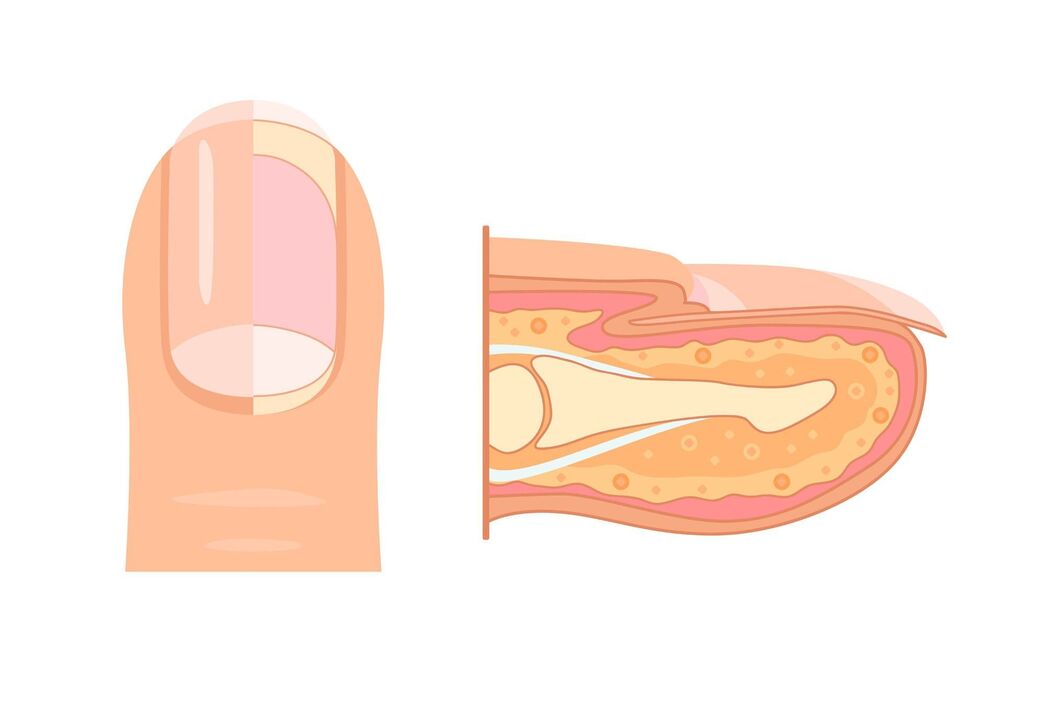
Síntomas de onicomicosis
A medida que avanza la onicomicosis, los síntomas de la enfermedad se vuelven más pronunciados.
Los principales síntomas de la onicomicosis:
- cambio en el color de la placa ungueal a amarillo, negro, verde, marrón o gris;
- separación de la placa ungueal del lecho;
- cambio en el grosor de la placa ungueal;
- coiloniquia: la uña se vuelve cóncava, en forma de cucharadita;
- onicogrifosis: la uña se dobla como el pico de un ave rapaz;
- engrosamiento del lecho ungueal;
- cambio en la superficie de la placa ungueal: formación de hoyos, surcos, crestas;
- Inflamación del pliegue ungueal.
Complicaciones de la onicomicosis.
Sin tratamiento, la onicomicosis en pacientes con diabetes puede provocar complicaciones graves, como el pie diabético, defectos ulcerativos de los tejidos blandos con daño a los tendones y las estructuras óseas.
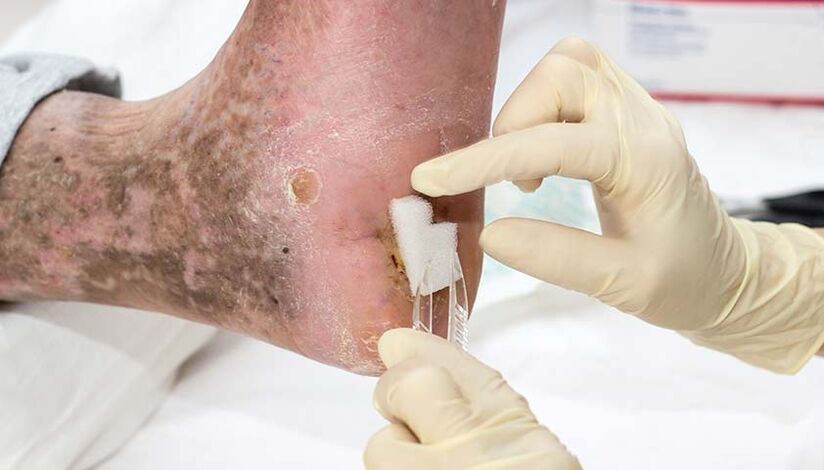
En personas con una infección por hongos a largo plazo, así como en un contexto de inmunodeficiencia, la onicomicosis puede provocar una reacción alérgica grave. Esto se explica por el hecho de que la colonia de hongos y sus productos metabólicos actúan como sensibilizadores, desencadenantes a los que el cuerpo reacciona con mayor sensibilidad.
Como resultado, se forma una reacción alérgica, que puede tener varias manifestaciones: un curso más severo de asma bronquial, la aparición de focos de eczema microbiano y el desarrollo de urticaria.
Complicaciones comunes de la onicomicosis:
- pie diabético;
- reacciones alérgicas;
- la erisipela crónica de las extremidades es una lesión cutánea infecciosa;
- linfostasis: retención de líquido linfático en los tejidos;
- La elefantiasis (elefantiasis, elefantiasis) es un edema linfático progresivo simultáneamente con la sustitución del tejido adiposo subcutáneo por tejido conectivo.
Diagnóstico de onicomicosis.
El diagnóstico y tratamiento de la onicomicosis lo realiza un dermatólogo. En la cita, el médico evaluará el estado de las uñas, la piel, las mucosas y el cabello del paciente. Realizará una dermatoscopia y examinará la piel con aumento. Paralelamente al examen, el especialista recogerá una anamnesis y preguntará al paciente sobre su estilo de vida, calidad de su nutrición, hábitos domésticos y procedimientos de cuidado. Si sospecha onicomicosis, su médico ordenará pruebas de laboratorio. El examen de los raspados de la placa ungueal descartará o confirmará una infección por hongos. El médico también puede derivar al paciente para un examen microscópico y un cultivo.
La diabetes mellitus puede empeorar significativamente el curso de la onicomicosis y provocar complicaciones graves. Los estudios complejos pueden excluir o confirmar este diagnóstico. Un hemograma completo ayuda a evaluar el estado general del paciente.
Tratamiento de la onicomicosis
El tratamiento de la onicomicosis puede ser local, sistémico o combinado. También puede ser necesaria una terapia correctiva, cuyo objetivo es eliminar enfermedades concomitantes. En la terapia local, los medicamentos antimicóticos se aplican directamente sobre la placa ungueal y los pliegues ungueales. En este caso, el fármaco se concentra en la superficie de la uña y no penetra en el torrente sanguíneo, eliminando el riesgo de efectos secundarios.
Sin embargo, con la terapia local, el fármaco no siempre puede llegar a la colonia de hongos, especialmente si se encuentra profundamente en el lecho ungueal. Antes de aplicar medicamentos tópicos, se debe retirar la parte afectada de la uña. En casa, puedes usar un parche queratolítico: contiene una pequeña cantidad de ácido y puede ablandar la uña.
La terapia sistémica permite que el agente antimicótico penetre en el área afectada a través de la sangre, sin importar cuán profunda esté escondida la colonia de hongos.
Los principales tipos de fármacos sistémicos para el tratamiento de la onicomicosis:
- agentes antifúngicos;
- antisépticos: tienen efectos antifúngicos y antibacterianos;
- Los medicamentos multicomponentes también pueden contener sustancias antiinflamatorias.
El régimen de tratamiento y la dosis del medicamento los determina el médico. En la terapia combinada, el tratamiento sistémico y local se llevan a cabo simultáneamente. Esto le permite aumentar la eficacia del tratamiento y acortar su duración.
La terapia correctiva tiene como objetivo tratar enfermedades concomitantes que pueden complicar el curso de la onicomicosis. Se trata principalmente de diabetes mellitus, patologías de la tiroides y enfermedades vasculares (por ejemplo, venas varicosas). Las tácticas de tratamiento las determinan el médico y otros especialistas especializados, que en este caso tratan al paciente juntos.
Previsión y prevención
Si consulta a un médico de manera oportuna, el pronóstico de la onicomicosis es favorable: hasta el 80% de los pacientes tratados con medicamentos antimicóticos se libran de la enfermedad para siempre. Para prevenir la onicomicosis, es necesario proteger los pies y las manos de factores irritantes y traumáticos y fortalecer el sistema inmunológico.
Medidas para prevenir la onicomicosis:
- cámbiese los calcetines todos los días o con más frecuencia si tiene los pies sudorosos o mojados;
- airear o secar los zapatos después de usarlos;
- no use pantuflas compartidas cuando visite;
- no se pruebe los zapatos en una tienda descalzo;
- use una toalla personal para sus pies;
- utilice herramientas individuales para el cuidado de las uñas (pinzas, limas);
- usar zapatos en la piscina o sauna;
- controle la diversidad de su dieta;
- evitar situaciones estresantes.

























